Che cos'è
Il dolore calcaneale è la seconda più frequente motivazione per cui viene richiesta la visita ortopedica ad uno specialista del piede (la prima è l’alluce valgo).
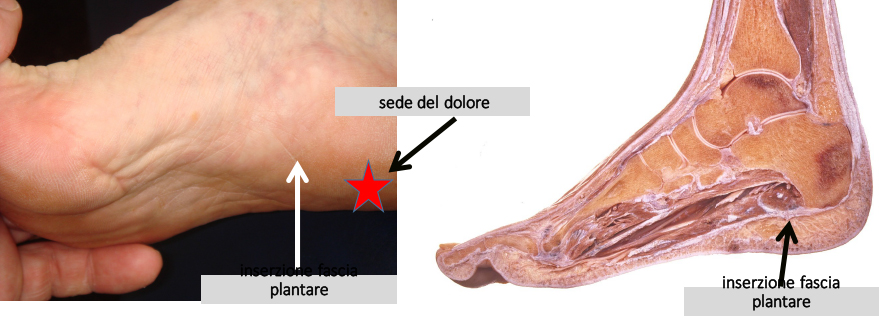
Quando il dolore è localizzato nella regione plantare del piede è chiamato più correttamente tallodinia plantare (per distinguerla da quella posteriore, già trattata nel capitolo relativo alle tendinopatie).
La tallodinia non è una malattia in sé, ma è un sintomo, che può derivare da una lunga serie di patologie a loro volta derivanti da più cause. Fra queste l’aumento di peso, il piede cavo, le forme reumatiche e il sovraccarico sportivo o lavorativo sono le più frequenti.
Aggirandoci nel labirinto diagnostico della tallodinia, compaiono più patologie responsabili dei sintomi. Si deve infatti distinguere fra la tallodinia da sperone calcaneare, fastidiosa spicola ossea sotto il calcagno, e fascite plantare prossimale, doloroso ispessimento del tessuto fasciale da eccessiva sollecitazione cronica per tensione plantare e infiammazione inserzionale dell’abduttore dell’alluce. Non raramente alla fascite plantare prossimale si associa un edema del calcagno, verosimile espressione di una ipersollecitazione meccanica affine alle fratture da stress, ma con caratteristiche in comune con l’algodistrofia.
In realtà sperone calcaneale (detto anche spina) e fascite prossimale sono due facce di uno stesso problema; la fascia si infiamma alla sua inserzione per i problemi meccanici appena accennarti e lo sperone non è altro che la conseguenza di una metaplasia calcifica di una inserzione sottoposta ad irritazione cronica.
La vera causa del dolore sta nella flogosi della fascia e dei suoi annessi (borsa soprafasciale e tessuto adiposo sottostante e non nello sperone, tant’è che la sua presenza può essere del tutto asintomatica e il livello del dolore indipendente dalla sua grandezza e orientamento.
Altre patologie in discussione nel determinare una tallodinia sono il tunnel tarsale, cioè la nevrite da intrappolamento retromalleolare interna del nervo tibiale posteriore e/o dei suoi rami calcaneali.
La cura della tallodinia è in genere conservativa, con ortesi di scarico, plantari, correzione dello stile di vita e delle abitudini dietetiche, cure fisiche, infiltrazioni. Particolarmente utile la litotripsia con onde d’ urto, che è in grado di polverizzare le ossificazioni entesiche e detendere per lisi fisica le aderenze locali.
SINTOMATOLOGIA
Il paziente con dolore calcaneare racconta di un dolore caratteristicamente presente all’inizio del movimento, specie i primi passi al mattino. Il dolore va e viene, ma in genere aumenta con la stazione eretta prolungata.
La storia racconta in genere di qualche altra patologia agli arti inferiori (per esempio problemi al ginocchio controlaterale, strappi muscolari) o alla colonna, che verosimilmente ha alterato la postura e, nella flessione in avanti della colonna a ginocchia estese, il movimento è spesso limitato, per contrattura della catena cinetica posteriore.
Molte volte è questo il primum movens dei disturbi, in quanto il sistema achilleo-calcaneo-plantare funzionalmente unico viene sovrasollecitato dalla tensione muscolare degli altri muscoli co-agonisti.
Se il paziente è un atleta, o più semplicemente uno sportivo, con storia di maratone o lunghi allineamenti, in genere ricorda qualche tipologia di scarpa o qualche evento, ad esempio corsa su asfalto, che ha scatenato i sintomi.
All’ispezione il piede è in genere sostanzialmente normale; non vi è tumefazione, né termotatto positivo.
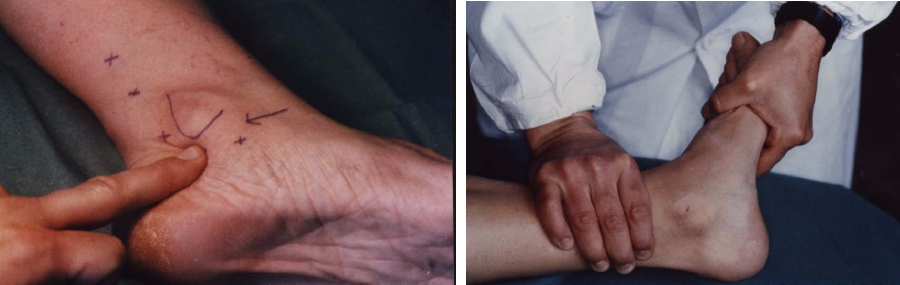
L’esame obiettivo deve essere accurato, e inizia studiando palpatoriamente il decorso della fascia plantare, con caviglia dorsiflessa e iperestensione dell’alluce condizione che, per l’azione detta del verricello di Hicks, mette in tensione la fascia.
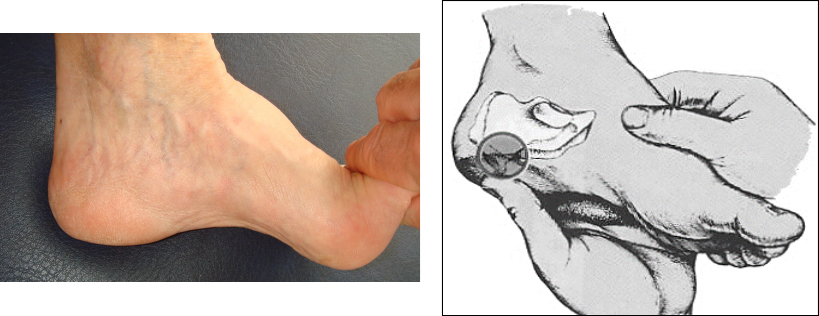
Si possono così riscontrare tensione, spessore, eventuali nodularità (compatibili con fibromatosi della fascia plantare detta anche morbo di Ledderhose, analogo nel piede al morbo di Dupuyten della mano) o addirittura eventuali interruzioni del tratto prossimale della bendelletta mediana, per esempio in esiti di ripetute onde d’urto (rottura parziale della fascia). Se il dolore è monolaterale, la manovra va eseguita sul piede controlaterale, onde valutarne le differenze.
La palpazione poi procede verso il tessuto adiposo calcaneale ricercando i punti dolorosi e facendone mentalmente una mappa.
Si risale palpatoriamente all’interno, verso il malleolo mediale, alla ricerca del punto di emergenza del primo ramo del nervo calcaneale, ramo del plantare laterale (detto nervo di Baxter), che in tale sede può essere intrappolato dolorosamente e rappresentare un trigger point specifico.
Il tunnel tarsale vero e proprio, invece, presenta una dolorabilità sottomalleolare interna, con tipica sensazione di scossa alla percussione, detta segno di Valleix.
Si saggia poi con manovra di Silfverskiold la tensione del tendine di Achille, che in genere è significativamente contratto.
Quando il dolore è presente nei bambini, quasi sempre è dovuto ad una osteocondrite epifisaria del calcagno propria della crescita, detta anche malattia di Sever-Blaenke. Si tratta di un disturbo transitorio, che aumenta con lo sport e recede col riposo, analogamente ad altre osteocondriti apofisarie, come quella di Osgood-Schlatter del ginocchio.
Se si afferra decisamente il calcagno di questi bambini fra pollice e indice, e si stringe decisamente, compare il dolore, che è tipicamente osseo.
Un capitolo a parte è rappresentato dalle tallodinie plantari da causa reumatica.
Non raramente, specie nelle artriti sieronegative, la prima sede di esordio della malattia è a livello della regione posteriore o plantare del calcagno.
Queste tallodinie sono dovute ad una patologia inserzionale mio-fasciale che si diversifica da quella di origine meccanica sia per la modalità di presentazione che per le caratteristiche radiografiche. Radiograficamente in fase di presentazione della patologia si evidenziano solo minime erosioni della corticale calcaneale plantare e iperostosi sotto e retrocalcaneali tanto più importanti tanto più il soggetto è giovane.
Nella spondilite anchilosante la tallodinia rappresenta una dei segni rivelatori più importanti essendo presente in un terzo dei casi con concomitanza di lesioni erosive. In rapporto alla durata dell’affezione variano i quadri di alterazione strutturale del calcagno: demineralizzazione con periostite erosiva e iperostosi più o meno evidenti sotto e retro calcaneali. Nelle spondiliti sieronegative il quadro doloroso bilaterale e simmetrico si accompagna ad iperostosi in particolare sottocalcaneali con processo periostitico e zone di erosione e di apposizione ossea di intensità variabile che rendono peculiare le caratteristiche radiografiche di tale alterazione.
Nella sindrome di Reiter la manifestazione è bilaterale, ma senza costante simmetria. Primo segno radiografico è una erosione della parte postero-inferiore del calcagno talora accompagnata da iperostosi. Più evidenti delle precedenti e con interessamento contemporaneo delle metatarso-falangee.
Nell’artrite psoriasica la tallodinia bilaterale e asimmetrica si accompagna ad una iperostosi con quadro periostitico esteso a tutto il profilo inferiore del calcagno. In tale patologia prevalgono i fenomeni proliferativi su quelli erosivi per cui l’osso si presenta irregolarmente ispessito. Si accompagna quasi sempre ad alterazioni strutturali delle articolazioni interfalangee.
Eccezionali sono invece le tallodinie da cause neoplastiche o tumorali.
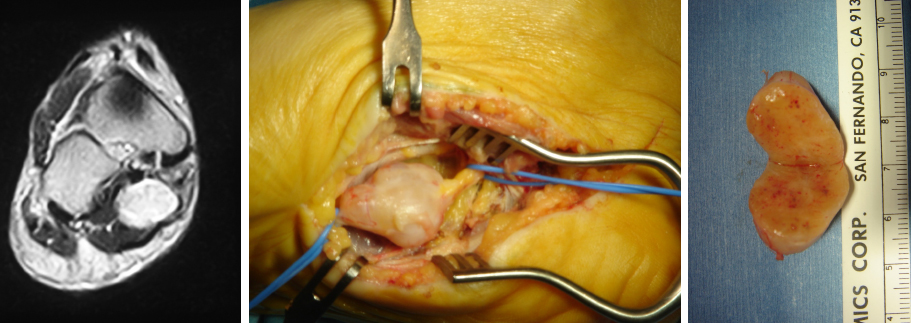
Noi abbiamo trattato un caso di schwannoma del nervo plantare che simulava una tallodinia banale, anche se la tumefazione duro elastica alla RMN era molto indicativa.
INDAGINI DA ESEGUIRE
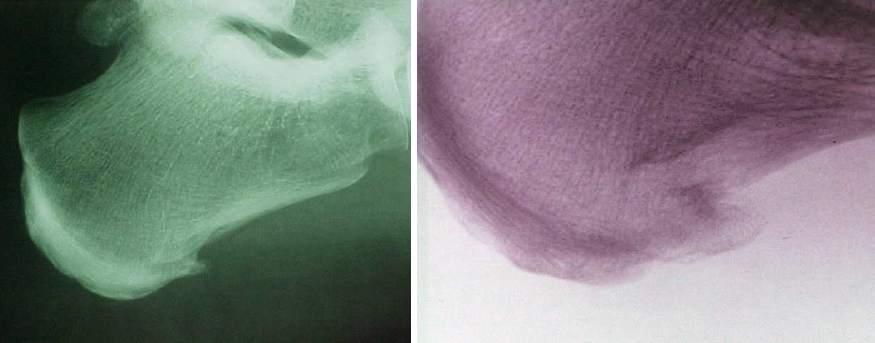
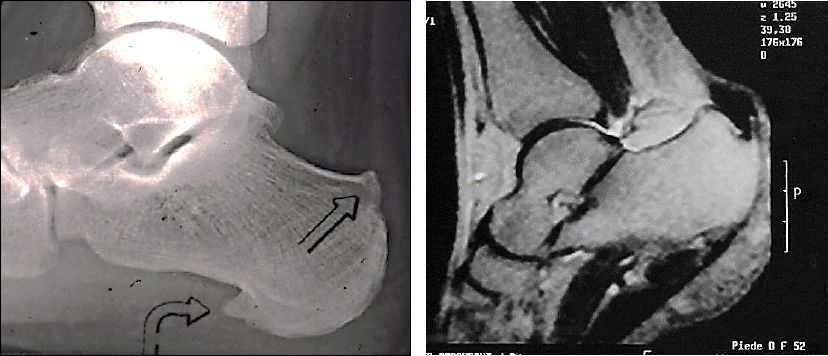
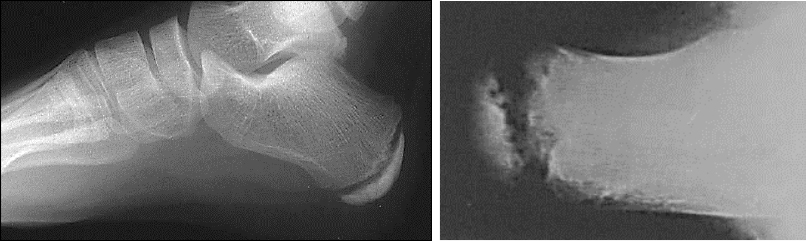
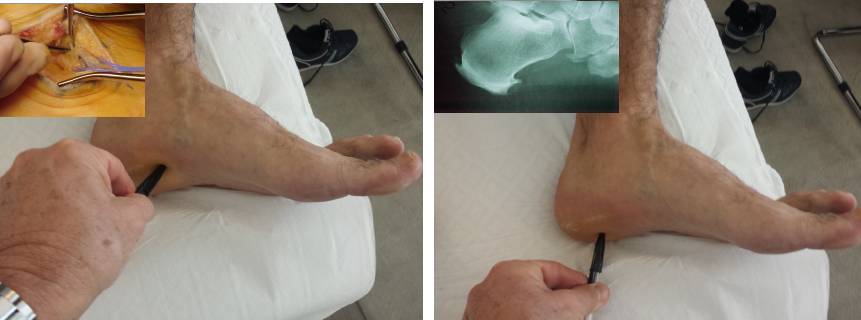
Il primo esame da richiedere è sicuramente una Rx dei piedi sotto carico, che ci consentirà di valutare assetto del piede e presenza di eventuali spine calcaneali, la loro direzione, grandezza, eventuale bilateralità.
Spesso radiograficamente il quadro è analogo bilateralmente, ma il dolore monolaterale.
Nei casi di osteocondrite apofisaria della crescita, il nucleo tuberositario posteriore è distaccato (come è normale per presenza della cartilagine di crescita), addensato e talora frammentato, senza che il collega Radiologo descriva questo aspetto come un fatto patologico; tali quadri sono presenti infatti normalmente anche in soggetti non sintomatici. Ciò che conta è la correlazione fra aspetti radiologici e dolore.
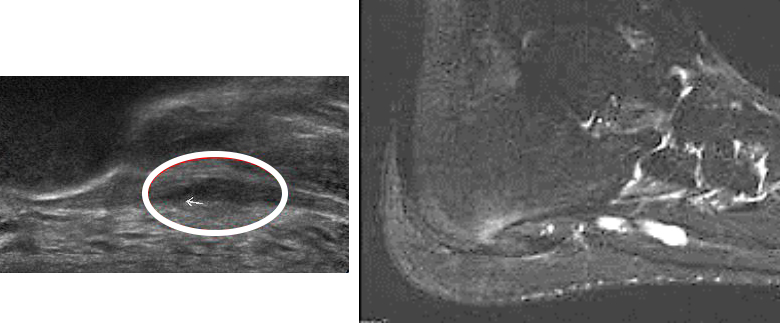
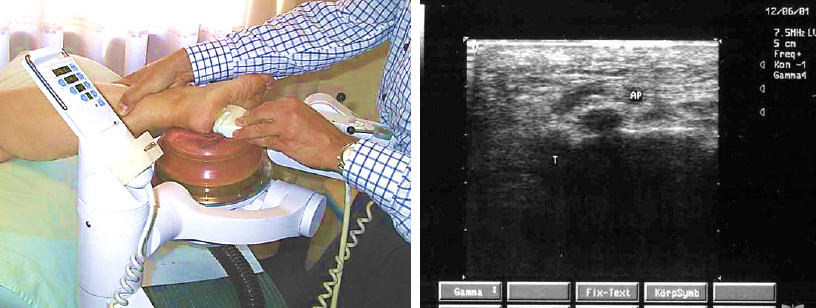
Altro esame fondamentale per la diagnosi è l’ecografia della fascia plantare con studio dello spessore della fascia. Infatti, se lo spessore fasciale è superiore a 6 mm, possiamo affermare trattarsi di ingrossamento fasciale significativo con potenziale indicazione verso intervento chirurgico di fasciotomia selettiva della bendelletta mediale.
In casi dubbi si ricorre, come esame di secondo livello, alla Risonanza magnetica nucleare (RMN) utile per diagnosticare edema osseo, infiltrazione flogistica del cuscinetto adiposo del calcagno, microfratture, importanti cisti ossee o, in caso di forme reumatiche, raccolte liquide.
Completa il quadro delle indagini l’esame elettromiografico, che va richiesto specificamente per tunnel tarsale, secondo i criteri di Johnson e Ortiz.
Va misurato infatti un rallentamento della velocità di conduzione motoria nel tratto sopra e sotto-malleolare, vanno studiate le latenze, stimolato il muscolo abduttore dell’alluce e del quinto.
L’elettromiografia per tunnel tarsale è un esame delicato e difficile, operatore dipendente e va dunque eseguito da colleghi Neurologi competenti nel campo.
Noi riteniamo che, in assenza di masse compressive che comprimano direttamente sul nervo, l’intervento chirurgico vada proposto solo in caso di dolore persistente e con peggioramento elettromiografiche, comparando elettromiografie seriate da eseguire almeno a sei mesi di distanza fra loro.
TRATTAMENTO
Il trattamento del dolore calcaneale tipo tallodinia consiste in primo luogo nella correzione dei fattori meccanici ritenuti i responsabili del quadro; quindi riduzione del peso corporeo, riduzione degli stress meccanici sport correlati.
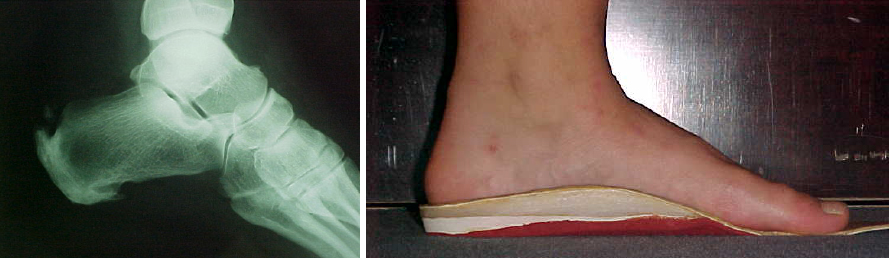
Inoltre è indispensabile il compenso di eventuali alterazioni statico-morfologiche del piede con ortesi personalizzate su misura previa baropodometria (quindi analisi delle pressioni su pedana durante la marcia) dotate di un cuscinetto (pad) di scarico al tallone in materiale antishock con l’EVA 200 bianco.
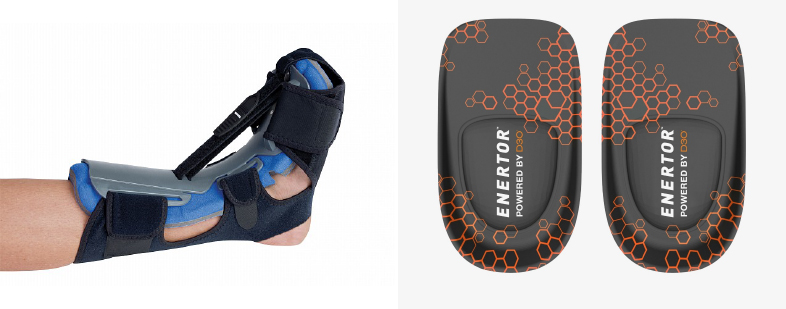
Utili anche le semplici talloniere commerciali anti-shock, da inserire sotto il tallone, con effetto ammortizzante da associare ad ortesi di posizione notturne, che mantengono il piede forzato in flessione dorsale e contribuiscono a detendere la contrattura del sistema achilleo-calcaneo-plantare.
Un grande, e purtroppo sottovalutato, presidio per la tallodinia plantare acuta è il ghiaccio.
Il ghiaccio, in sacche morbide, che si adattano al tallone, applicato per 20 minuti mattina e sera e con le opportune cautele (attenzione, il ghiaccio, lasciato troppo a lungo, può anche danneggiare la cute!) rappresenta un presidio antiflogistico locale fondamentale.
Personalmente credo molto nell’attività di stretching per il tricipite e catena cinetica posteriore e nel trattamento in acqua termale, per rilasciare le contratture muscolari che affliggono tutti i pazienti sofferenti di tallodinia.
Un altro trattamento utile è l’automassaggio con pallina tipo golf della fascia plantare, eseguito al mattino, facendo rotolare in pressione la pallina sotto il piede e sollecitando cosi la fascia, per riottenere elasticità.
Le infiltrazioni cortisoniche locali, con cortisone depot o retard, eseguite sull’inserzione della fascia plantare, sono un presidio transitorio, da usare solo in fase acuta. La loro efficacia nel tempo è scarsa.
Lo stesso dicasi per le infiltrazioni con gel piastrinico PRP-gf, i cui risultati sono assolutamente deludenti, a differenza di altri campi di applicazione.
Uno dei cardini di trattamento del dolore nella tallodinia plantare è rappresentato dalle onde d’urto (Extra Corporeal Shock Wave Therapy ESWT).
Da circa 30 anni la terapia con onde d’urto ha dimostrato buona efficacia a livello osteoarticolare e mio-tendineo, con un campo di applicazione progressivamente più ampio. Attualmente le indicazioni cliniche in Ortopedia, e in particolare nelle patologie del piede, sono rappresentate dai ritardi di consolidazione delle fratture, le osteonecrosi asettiche, le tendinopatie achillee, la tallodinia da spina calcaneare e la fascite plantare.
Gli apparecchi utilizzati, con un meccanismo elettroidraulico, elettromagnetico o piezoelettrico (a seconda del modello), emettono un’onda acustica che, diffondendosi nei tessuti, produce tre effetti principali:
- riduzione della trasmissione del dolore;
- riduzione meccanica delle calcificazioni;
- formazione di nuovi vasi sanguigni (neoangiogenesi).
Le onde d’urto sono delle onde acustiche ad elevata energia che generano con andamento ad impulso e attraverso dei picchi di pressione, una forza meccanica diretta.
L’onda diffonde nei tessuti seguendo la legge dell’impedenza acustica, producendo effetti biologici diversi a seconda della focalizzazione, dell’energia utilizzata, e della durata del trattamento.
A differenza delle terapie fisiche tradizionali, improntate alla cura del sintomo, le onde d’urto provocano un vero effetto biologico; il meccanismo d’azione si può ricondurre ai seguenti effetti:
- azione analgesica attraverso la stimolazione di terminazioni nervose e al rilascio di endorfine e radicali liberi;
- azione antiinfiammatoria attraverso la vasodilatazione e la neoangiogenesi capillare, che determinano la rimozione dei mediatori chimici dell’infiammazione e il miglioramento del trofismo tissutale;
- azione osteogenetica attraverso la formazione di microfratture e la conseguente stimolazione degli osteoblasti;
- riduzione delle calcificazioni miotendinee attraverso la frammentazione e cavitazione al loro interno.
Controindicazione alle onde d’urto sono:
- età dello sviluppo con cartilagini d’accrescimento attive
- stato di gravidanza
- portatori di stimolatori elettrici cardiaci
- disturbi della coagulazione
- polineuropatie
Il protocollo da noi consigliato, ma variabile in relazione alla tipologia di apparecchio, prevede una seduta settimanale (2000 colpi fino a 0,21 mj/mm2 di energia) per 3 sedute, seguite se necessario da una 4° seduta con 2500 colpi.
Nei pazienti con spina calcaneare utilizziamo in ogni seduta il doppio puntamento (1500 colpi sul piano sagittale, 500 sul piano assiale).
Nelle sintomatologie molto acute il trattamento con onde d’urto (2 sedute da 2000 colpi settimanali), viene preceduto da un ciclo di ipertermia (4 trattamenti bisettimanali)
L’apparecchio di ipertermia è dotato di un generatore a microonde a frequenza di 434 MhZ, e consente, nei tessuti colpiti, di mantenere le temperature tra 41,5 ° e 45°, ad una profondità compresa tra 1 e 5 cm. L’applicazione di calore, con innalzamento della temperatura nel segmento corporeo interessato, provoca un aumento del flusso ematico, stimolando i processi di riparazione tessutale e l’eliminazione dei cataboliti.
A dimostrazione dell’efficacia della “shock waves terapy” merita di essere riportata un’esperienza tedesca (Rompe JD, Schoelner C., Nafe B. Evaluation of low-energy Erxtracorporeal Shock-wave application for tratment of chronic plantar fascitis. J. Bone Joint Surg 2002; 84 a: 335-41). Si trattava di uno studio randomizzato in doppio cieco attuato con trattamento con onde d’urto (2100 colpi a bassa energia per 3 sedute) contro placebo, in atleti con fascite plantare cronica. La riduzione del dolore a 6 mesi dal trattamento è risultata significativa con un valore statistico P= 0,0004, quindi molto significativo.
A conferma di ciò più dell’80% dei pazienti ottiene un significativo miglioramento dopo il trattamento con ESWT, purché eseguito con apparecchiature moderne di potenza adeguata e attuate da operatori esperti (medico Fisiatra o Ortopedico).
Nei casi ribelli al trattamento conservativo, ortopedico e fisico, che comunque in genere è sufficiente da solo a risolvere il problema se attuato per un periodo adeguato, può essere considerato il trattamento chirurgico.
Corretta indicazione per consensus internazionale è fallimento del trattamento conservativo prolungato almeno per sei mesi e spessore della fascia superiore a sei mm.
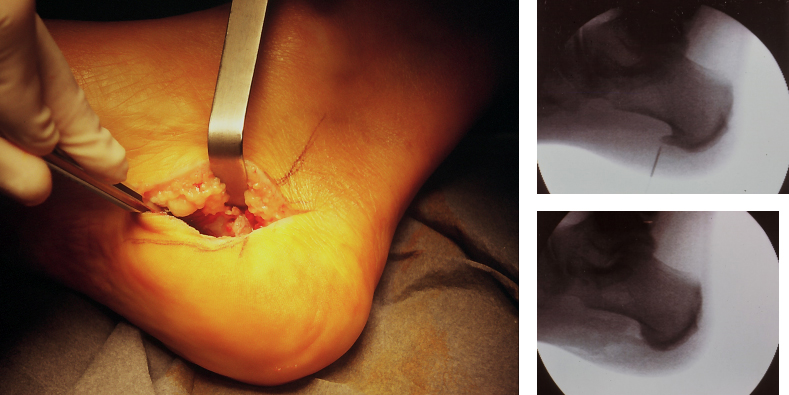
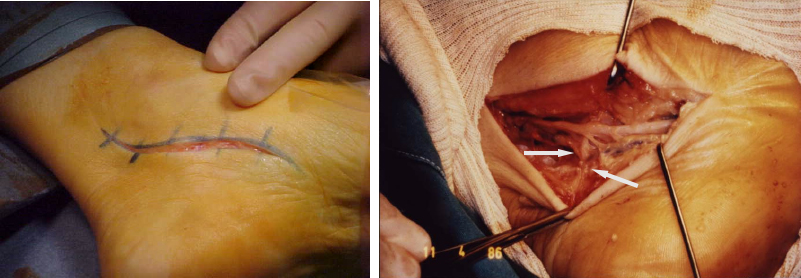
L’intervento chirurgico consiste nella fasciotomia selettiva delle bendelletta fasciale mediale con tecnica microincisionale (2-3 cm) infero-mediale, asportazione dello sperone calcaneale, microperforazioni del calcagno per ridurre l’edema osseo.
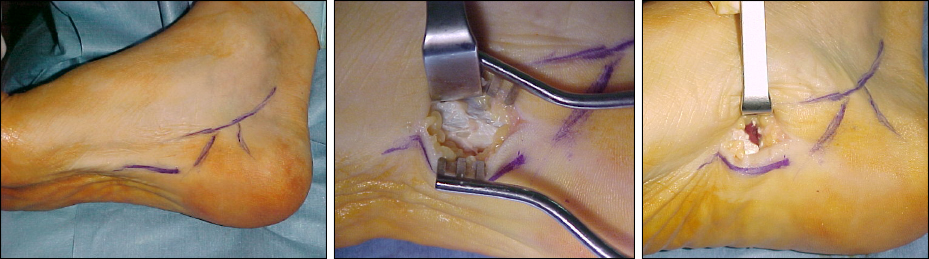
In caso di intervento, il paziente deve sempre essere avvertito dell’incostanza dei risultati, in questo tipo di chirurgia e, paradossalmente, del rischio peggiorare dopo l’intervento a causa del dolore correlato alla cicatrice residua in zona di appoggio.
In qualche caso specifico, per nodularità plantari da fibromatosi superiori a 3 cm o molto spesse, se dolenti, è indicata l’asportazione del nodulo fibromatosico.
Infine, in caso di tunnel tarsale, va eseguita decompressione chirurgica del nervo tibiale posteriore e dei suoi rami plantari, eseguendo un’accurata decompressione anche nella parte distale del tunnel.