Che cos'è
Per alluce rigido si intende l’artrosi primitiva della metatarso-falangea prima, cioè dell’articolazione della base dell’alluce con la testa del primo metatarsale.
È una patologia tipica dell’età adulta, più frequente negli uomini (60% contro 40% delle donne), spesso bilaterale, non raramente post-traumatica, per trauma unico o microtrauma ripetuto (es. calciatori).
A differenza dall’alluce valgo, l’alluce rigido è caratterizzato da un corretto allineamento metatarso-falangeo, anche se a volte può esservi un leggero valgismo associato.
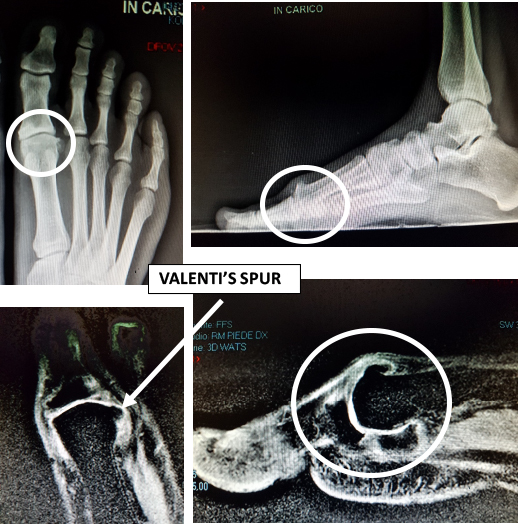
Caratteristica dell’alluce rigido è una sporgenza dorsale dell’articolazione dovuta a formazione di osso sottostante, con aspetto appuntito (questo osteofita ad uncino è detto spur o spina di rosa).
Negli stadi iniziali il dolore è saltuario, tipicamente dorsale o laterale all’articolazione, presente solo nelle attività sportive. L’unico segno clinico presente è la riduzione del movimento, in flessione dorsale e/o plantare.
L’alluce rigido evolve e per questo è indicato diagnosticarlo bene e presto, per poterlo trattare già negli stadi iniziali con interventi che conservino il movimento articolare (pulizia articolare detta cheilectomia, osteotomia).
Quando invece si arriva troppo tardi, pur di togliere il dolore dovuto all’artrosi articolare e ridurre l’ingrossamento dell’articolazione dovuto a formazione ossea intorno all’articolazione (osteofitosi marginale a corona), bisogna fare l’artrodesi, cioè il bloccaggio dell’articolazione.
Questo intervento toglie il dolore, ma abolisce per sempre il movimento.
PERCHÈ SI FORMA L’ALLUCE RIGIDO E COME EVOLVE
All’eziopatogenesi dell’alluce rigido concorrono fattori congeniti (testa metatarsale piatta per ossificazione attraverso tre nuclei invece di due), fattori biomeccanici (primo metatarsale elevato), fattori traumatici (fratture/microfratture/lesioni osteocondrali) e microtraumatici (patologia articolare da usura), questi ultimi tipici del calcio. Anche le malattie infiammatorie come la gotta possono concorrere a determinare un alluce rigido.
L’alluce rigido è una malattia evolutiva: se non trattato si aggrava progressivamente nel tempo, anche se non in maniera rapida. Ecco perché molte soluzioni chirurgiche oltre ad essere curative cercano di essere anche preventive onde contrastare un futuro peggioramento.
L’alluce rigido si classica secondo la maggioranza degli autori (Regnauld, Hattrup e Johnson) in tre stadi, il I caratterizzato da usura articolare con minima reazione osteofitosica (osso esuberante), il II in cui la rima articolare si riduce sensibilmente, le superfici articolari sono chiaramente sclerotiche e l’osteofitosi dorso-laterale, diviene davvero esuberante, lo stadio III in cui l’articolazione è praticamente scomparsa, assomigliando ad una subanchilosi o anchilosi. Noi preferiamo la classificazione di Coughlin e Shurnas (Coughlin MJ, Shurnas PS: Hallux rigidus: Grading and long term results of operative treatment, JBJS Am 2003,85-A,2072) perché più precisa nell’indicare il tipo di intervento da eseguire in base al grado di deformità e di movimento residuo, prevedendo quattro stadi, differenziando cioè in due stadi diversi lo stadio II, che è il più frequente e quello in cui è più difficile prendere una decisione corretta in senso chirurgico.
QUAL È IL QUADRO CLINICO DELL’ALLUCE RIGIDO?
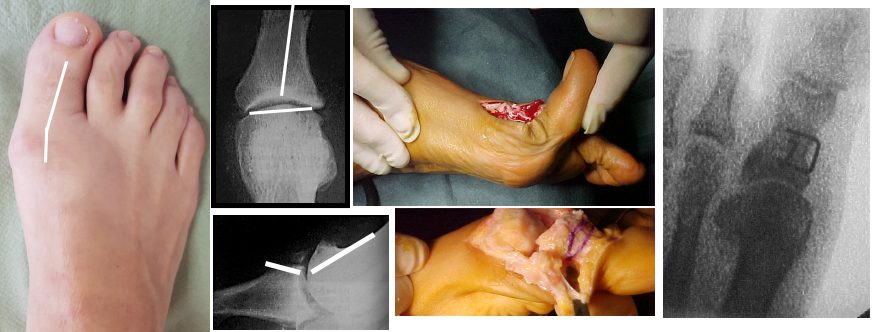
A differenza dall’alluce valgo, l’alluce rigido è caratterizzato da un corretto allineamento metatarso-falangeo, al massimo può esservi una deviazione interfalange, raramente un vero valgismo. Anche l’angolo intermetatarsale risulta normale.
Negli stadi iniziali il dolore è saltuario, tipicamente dorsale o laterale all’articolazione, presente solo nelle attività sportive. L’unico segno clinico presente è la riduzione del movimento, in flessione dorsale e/o plantare.
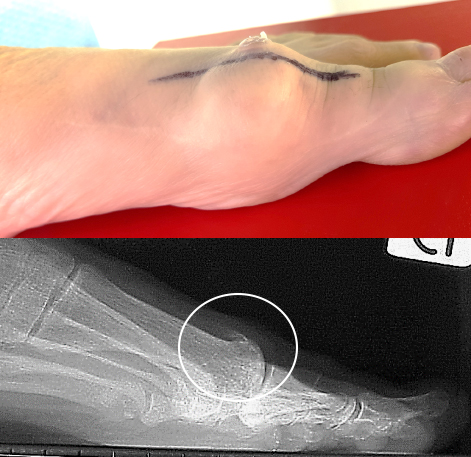
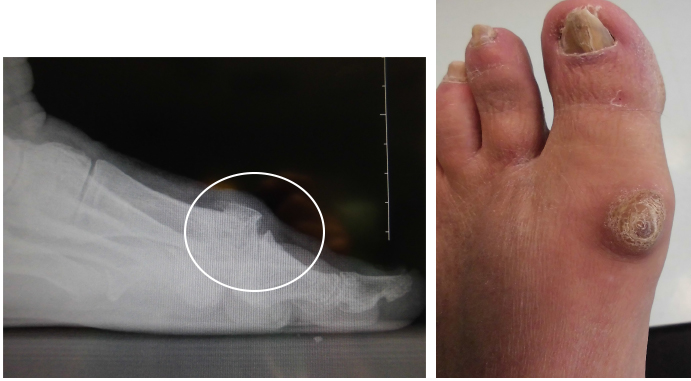
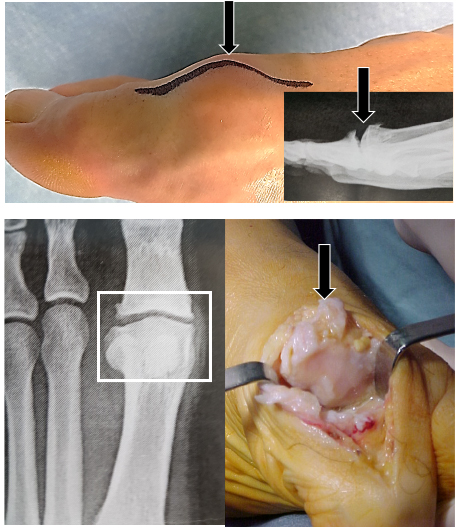
Negli stadi successivi l’articolazione presenta un aspetto pseudoipertrofico, per la presenza di una corona osteofitosica sui bordi articolari, che è spesso molto pronunciata. (Vedi figura a lato)
Questa in qualche caso ha una forma di falce all’indietro e disturba lo scorrimento dell’estensore lungo dell’alluce, causando una tenosinovite, oppure intrappola, complice la tomaia della scarpa, il nervo dorso-mediale sentivo, con una fastidiosa nevrite.
Negli stadi avanzati, raggruppati negli stadi III e IV della classificazione di Coughlin e Shurnas, l’alluce è subanchilotico, rigido, l’articolazione ingrossata.
Paradossalmente in queste fasi l’articolazione, ormai rigida, è meno dolente ed il fastidio maggiore è causato dall’ingombro nella scarpa da parte dell’articolazione ingrossata dall’osso esuberante (osteofitosi).
COME SI DIAGNOSTICA UN ALLUCE RIGIDO
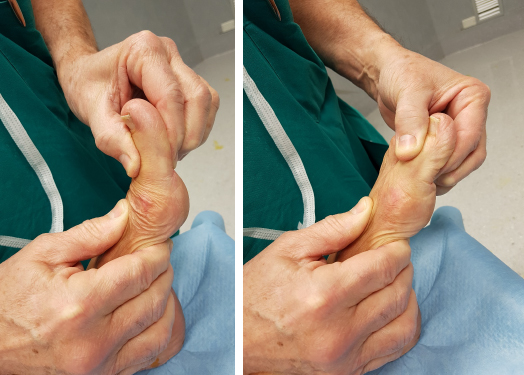
Il sospetto clinico è sempre il primo punto di partenza e un clinico esperto coglie immediatamente le differenze fra un alluce valgo e uno rigido. L’alluce non è deviato, presenta una tipica sporgenza dorsale ed è limitato nella mobilizzazione passiva. In corso di visita si valuta il grado di movimento e il dolore provocato mediante la manovra del grind test, cioè la manipolazione forzata dell’articolazione in su e in giù.
Delle buone radiografie sotto carico in dorsoplantare e laterale sono più che sufficienti per un inquadramento corretto e una stadiazione.
Esse rivelano le caratteristiche della testa metatarsale (spesso molto appiattita) l’osteofitosi laterale e mediale, nonché quella dorsale, l’eventuale riduzione della rima articolare, l’eventuale elevato del primo metatarsale.
Nei casi più avanzati la rima articolare scompare e, a volte, l’osteofita dorsale crea una borsite dorsale ulcerata.
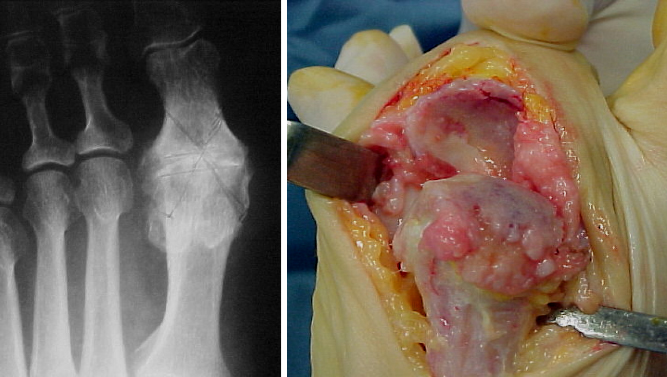
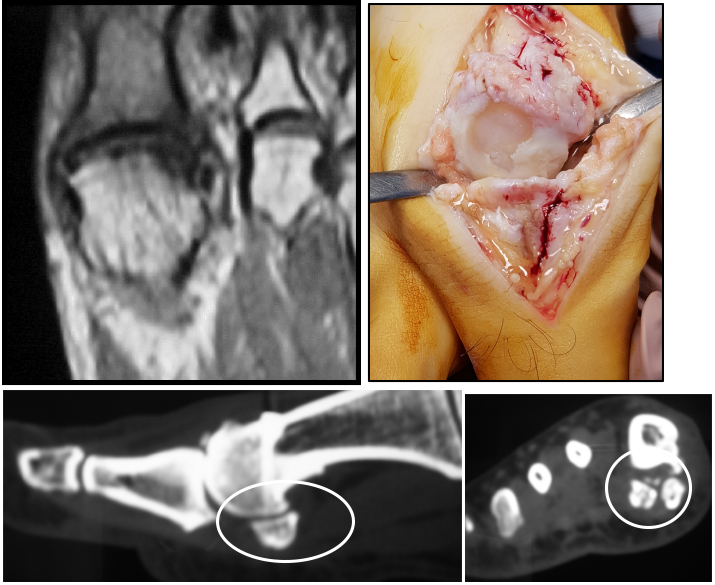
La Risonanza Magnetica ci dà informazioni fondamentali sul grado di degenerazione artrosica e ci aiuta sia in senso chirurgico, nella scelta dell’intervento, che in senso prognostico. Personalmente la ritengo obbligatoria prima di un intervento.
COME SI CURA L’ALLUCE RIGIDO?
La cura dipende dallo stadio.
Nello stadio I in genere è sufficiente educare bene il paziente su cosa fare e non fare. Ad esempio, sono indicate scarpe a suola rigida e a barchetta, tipo trekking, con tomaia morbida, che non devono costringere la regione dell’alluce.
Il beneficio della fisioterapia è limitato e così pure quello delle cure mediche, se non per ridurre il dolore in fase acuta.
Esistono segnalazioni di benefici con mini-infiltrazioni di acido jaluronico, non facili da eseguire per la difficoltà tecnica di “centrare” l’articolazione e, comunque, dal risulto solo transitorio.
Purtroppo l’alluce rigido passa naturalmente, sebbene in maniera lenta, dallo stadio I al II, con successiva compromissione funzionale e aumento del dolore.
Nello stadio II se il dolore e la limitazione funzionale sono importanti (grind test positivo), vi è indicazione ad operare.
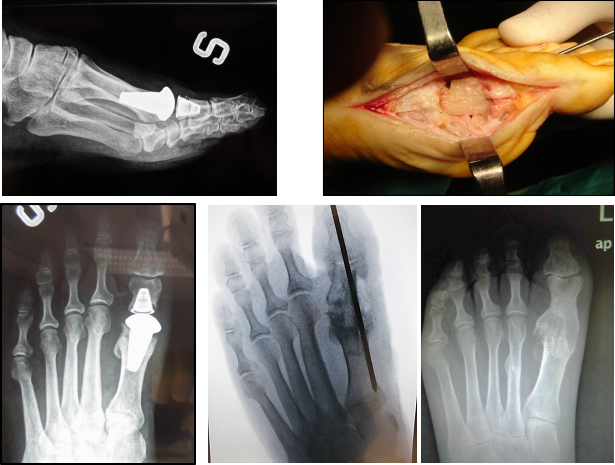
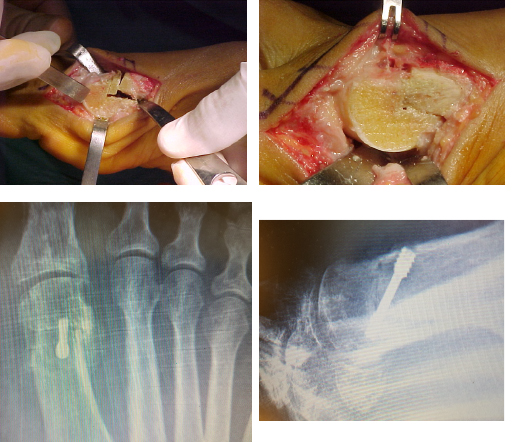
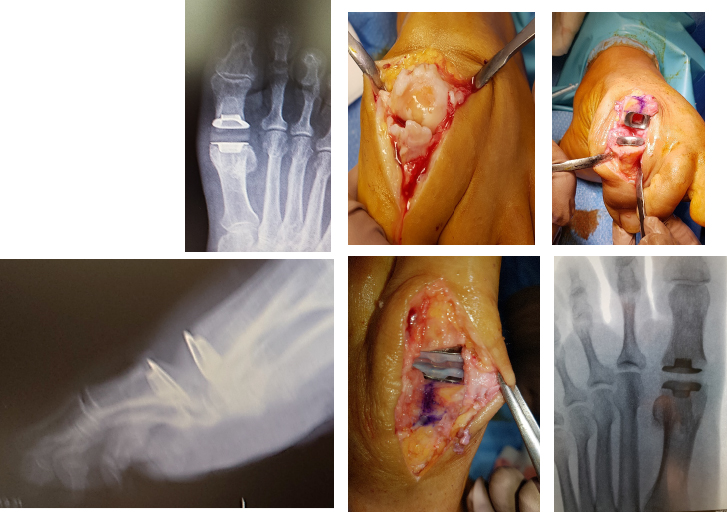
L’intervento di cheilectomia dorsale proposto da Mann e Coughlin (cheilectomia dal termine greco cheilos, che vuol dire cicatrice) è una procedura chirurgica in cui si asportano generosamente gli osteofiti dorsali falangei e metatarsali, rimuovendo circa il 20% della superficie dorsale del primo metatarsale. Si arrotonda poi con microfrese la testa metatarsale e si interpone un lembo di capsula fra le due superfici articolari per migliorare lo scorrimento. A fine intervento la base falangea deve poter a scorrere liberamente ed ampiamente nella flessione dorsale.
Il decorso non si differenzia da un normale intervento di alluce valgo.
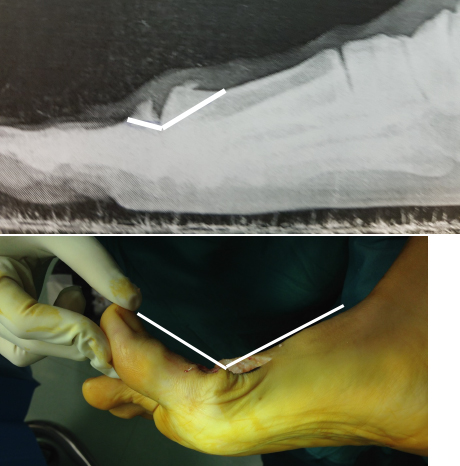
In taluni casi, specie quando vi è valgismo interfalangeo, si associa alla cheilectomia una osteotomia di estensione/devalgizzazione della falange basale (osteotomia detta di Akin-Moberg). Questa osteotomia falangea, in cui in pratica si sottrae un cuneo a base dorsale e mediale, allinea ulteriormente l’articolazione e la decomprime. Si fissa l’osso con una piccola cambra o una vite in titanio, per consentire immediata mobilizzazione.
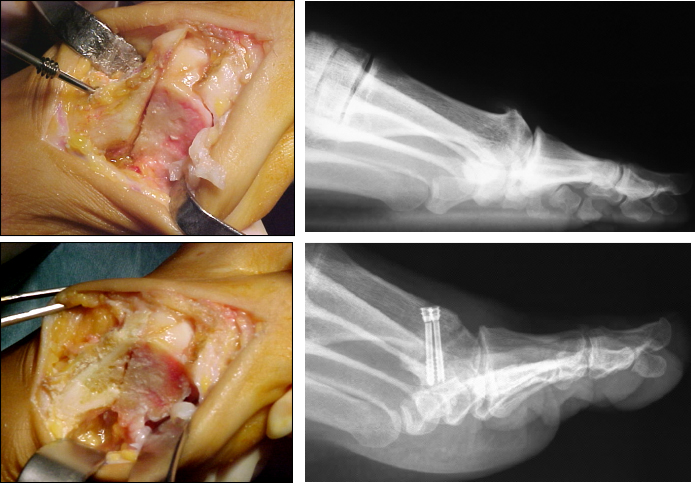
Altra possibilità nella cura dell’alluce rigido, nello stadio II avanzato e nello stadio III precoce, è rappresentata dalle osteotomie distali del primo metatarsale, naturalmente associate, in corso di intervento, a cheilectomia economica dell’articolazione metatarso-falangea prima. Queste osteotomie hanno lo scopo di decomprimere l’articolazione, per consentire maggior movimento, e ricentrare sul piano sagittale il centro di rotazione articolare, dislocato dorsalmente dall’elevato del primo metatarsale.
La prima è una modifica dell’osteotomia Austin-Chevron in cui si sottrae un cuneo di 2-3 mm che consente, appunto, di decomprimere e plantarizzare, oltre che di traslare lateralmente. Questa osteotomia detta di Austin-Youngswick trova indicazione nell’alluce rigido con componente di valgo a livello metatarso-falangeo.
La seconda è una osteotomia lineare obliqua, detta altrimenti di Weil Malerba, dagli autori che l’hanno ideata.
Trova indicazione nell’alluce rigido con marcato elevato del primo metatarsale.
Questa osteotomia prevede un taglio lineare che parte dorsalmente dai 4/5 della testa e scende obliquamente, appena prossimale all’inserzione capsulare plantare.
Si arretra e si pivotta la testa alla domanda (in genere fra 3 e 4 mm di arretramento con traslazione laterale di 2 mm) e la si sintetizza con due viti in titanio, analoghe a quelle dell’alluce valgo.
Per quanto riguarda il decorso di queste osteotomie e il trattamento postoperatorio riabilitativo, essi sono analoghi ad un intervento di alluce valgo con tecnica di Austin-Chevron.
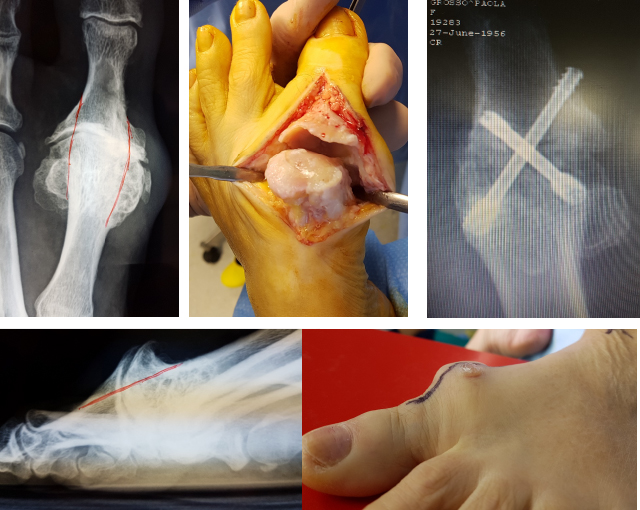
Nello stadio III avanzato e nel IV noi proponiamo un intervento di fusione articolare (artrodesi) della metatarso-falangea prima.
L’intervento in termini di aggressione chirurgica è molto simile a quello di un alluce valgo, prevede una piccola incisione dorsomediale e una decorticazione completa delle superfici articolari. Dopo aver fatto delle piccole perforazioni ossee, per ri-vitalizzare l’osso, si esegue una artrodesi in situ, cioè le superfici articolari vengono giustapposte con molta attenzione alla posizione dell’alluce, con unghia allo zenith, alluce esteso affiancato al secondo dito, in lieve flessione dorsale (circa 30° rispetto all’asse sagittale in carico del primo metatarsale).
Due piccole viti in titanio incrociate stabilizzano l’articolazione, consentendo una guarigione in asse e un carico precoce.
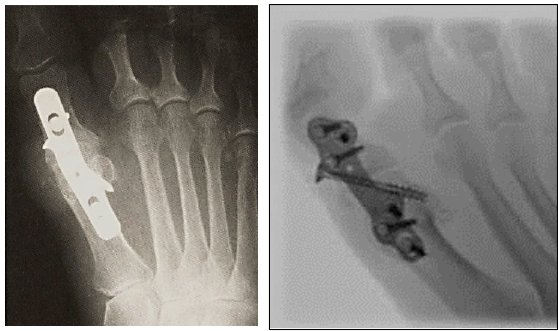
In alternativa alle viti, specie quando si deve recuperare la lunghezza del dito e inserire un trapianto osseo, si utilizza una placca dorsale.
Oggi esistono placche dedicate per questa osteosintesi (in variante destra e sinistra) che consentono una sintesi interframmentaria e una stabilizzazione dorsale veramente efficace.
Quale che sia la sintesi, dopo l’intervento basta circa un mese di scarpa postoperatoria e un mese di deambulazione cauta con scarpa a suola rigida, e il paziente è libero di camminare, correre e fare sport.
In casi isolati di pazienti che rifiutano l’artrodesi oppure di signore che chiedono di poter utilizzare anche dopo l’intervento scarpe con il tacco, si può eseguire un intervento di protesizzazione articolare con una protesi-spaziatore metatarso-falangea (tipo Swanson).
Si tratta, dopo adeguata resezione modellante dei capi epifisari, di inserire una protesi spaziatrice in Silastic, che è silicone rinforzato, munita di dischi forati in titanio (detti grommets), il cui scopo è quello di impedire effetti taglienti sui gambi protesici (stems).
QUALI SONO I RISULTATI DELLA CURA CHIRURGICA DELL’ALLUCE RIGIDO
Presi globalmente, i risultati della cura chirurgica dell’alluce rigido sono molto meno buoni dei risultati che si ottengono nella chirurgia dell’alluce valgo.
Questo perché, lo si intuisce facilmente, interveniamo su articolazioni assai compromesse, in cui non è possibile ottenere una restitutio ad integrum del distretto affetto. Nella cheilectomia a un aumento del grado di movimento corrisponde, a volte, un aumento del dolore, poiché le superfici articolari usurate, non più bloccate dagli osteofiti, “strusciano” maggiormente fra loro. Certo il trucco di Valenti, che noi scrupolosamente eseguiamo, di ricavare ed ancorare fra le due componenti articolari un lembo capsulare di interposizione (artroplastica di interposizione) migliora il quadro, anche se non significativamente. L’osteotomia falangea di Akin-Moberg non sembra poi migliorare di molto le cose e la eseguiamo dunque solo quando vi è un valgismo interfalangeo.
In sintesi con la cheilectomia nello stadio II di alluce rigido possiamo attendere un buon risultato cosmetico per l’asportazione dell’osteofita dorsale ma non più dell’80% di successo sul dolore e del 60% sul movimento. Nelle osteotomie distali i risultati sono globalmente migliori, perché queste procedure centrano il cuore del problema, andando ad agire sul primum movens della patologia, che è l’elevato del primo metatarsale, vero responsabile del conflitto articolare (detto jamming).
Nonostante i risultati dell’alluce rigido operato con osteotomie distali siano ampiamente discussi specie nella letteratura anglosassone, la nostra esperienza, in linea con altri autori europei (Malerba, Viladot), è assolutamente positiva, con risultati soddisfacenti e stabili nel tempo in oltre l’85% dei pazienti.
L’artrodesi metatarso-falangea strumentata (viti, placche, cambre, fili di K) rappresenta in letteratura l’unico intervento su cui ci sia concordanza in senso positivo.
Certo, blocca il movimento articolare, ma la sua efficacia sul dolore è comprovata e stabile nel tempo.
Pertanto è l’artrodesi l’intervento di scelta nello stadio III avanzato e IV dell’alluce rigido.
Chiudiamo questo capitolo sui risultati attesi dopo chirurgia dell’alluce rigido riferendo dei risultati deludenti di molti materiali similprotesici usati per artroplastica di interposizione, sia riassorbibili che sintetici (protesi in PPLA, Artelon, Reg joint, Cartiva).
Verso questi materiali c’è stata e c’è molta pressione da parte delle industrie produttive, ma nessuno di questi, alla prova dell’esperienza, ha dimostrato di raggiungere l’obiettivo richiesto, cioè di togliere il dolore e migliorare il movimento. Anzi molti di questi materiali hanno creato infezioni, espulsioni, reazioni locali, di fatto peggiorando il quadro.
Lo stesso discorso vale per le protesi parziali, falangee (tipo Townley) o metatarsali (Arthrosurface), che non hanno dato risultati positivi né in letteratura, né nell’esperienza personale.
Anche le protesi totali non vincolate, in titanio, (tipo Great Toe ed Osteomed) su cui abbiamo una discreta esperienza avendone impiantate più di 100, hanno dimostrato nel tempo risultati deludenti.
Come da noi pubblicato, negli anni le protesi si affondano e si scollano, il movimento si riduce e compare il dolore.
In questi casi è necessario un intervento molto complesso, di espianto della protesi e sua sostituzione con trapianto osseo cortico-spongioso autologo, prelevato dall’ala iliaca, confidando in una guarigione dell’innesto osseo, con sua solida incorporazione sia falangea che metatarsale.
Ecco perché nella chirurgia dell’alluce rigido non usiamo più le protesi in titanio.